Se conoce como "Efecto de Volumen Parcial" a un error en el cálculo de los coeficientes de atenuación de dos o más elementos muy pequeños que producen una atenuación de los rayos X de manera muy dispar (calcificaciones y parénquima cerebral) y se localizan en el mismo vóxel. En estos casos el sistema informático del Escáner de rayos X hace un promedio de los valores de atenuación de todos los componentes que se encuentran en dicho vóxel, porque no es capaz de calcularlos de manera individual. Así, el resultado se obtiene como si todo el contenido del vóxel fuera un tejido homogéneo. Eso se traduce en es una pérdida de nitidez de dichos elementos, un contraste que no refleja, en la escala de grises, la verdadera composición de esa pequeña estructura y un error en la medida del coeficiente de atenuación, circunstancia ésta última que puede conducir a un diagnóstico equivocado. El Efecto de Volumen Parcial es más erróneo cuando se programan cortes gruesos de 5 a 8 milímetros y disminuye con cortes finos.
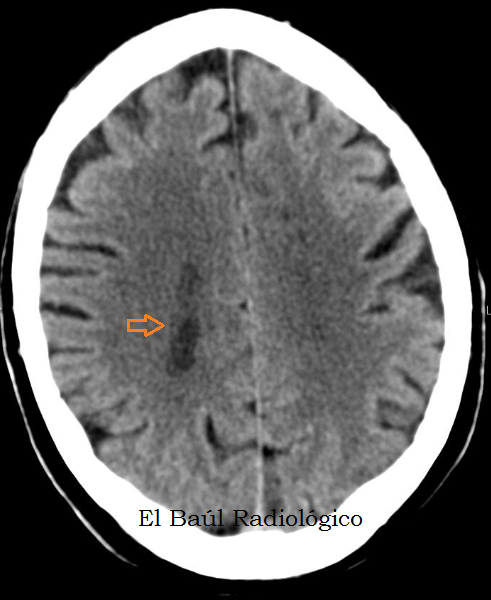
Es muy frecuente que se produzca este fenómeno cuando se realiza un plano de TAC, casi tangencial, sobre una estructura anatómica determinada, por ejemplo los ventrículos. En la Figura 1 se aprecian dos pequeños círculos, hipodensos, en los centros semiovales. Un observador experimentado sabría que dichas imágenes corresponden a la porción más cefálica de los ventrículos. Pero por efecto de volumen parcial el sistema informático no los ha representado en negro, como sería de esperar para el Líquido Cefalloraqídeo (primer error). Y si hubiéramos medido el coeficiente de atenuación también hubiesen resultado unas cifras engañosas, de (12 a 16 UH), más propias de los infartos que del líquido. Ese es el segundo error de Volumen Parcial.
![]()
FIGURA1) En la imagen de TC, parece como si dos pequeños ojos oscuros estuvieran contemplándonos. Corresponden a la porción superior de los ventrículos laterales que debieran haber sido representados en negro. Si midiésemos la densidad, las cifras también serían más elevadas que las del líquido cefalorraquídeo. Primer error por Efecto de Volumen Parcial.
(It seemsas if twosmall dark eyeswerestaring at us. It correspond tothe upper portion ofthe lateral ventricles.Ifwe measuredthe density, theattenuation coefficientnumberswould be higher thanthecerebrospinalfluid.First mistakebypartial volume effect)
Por ejemplo, las imágenes siguientes (2A,2B y 2C) corresponden a una persona que había sufrido un traumatismo craneoencefálico reciente. En el examen de Tomografía Computarizada se apreció una pequeña imagen hiperdensa (Figura 2A) que, con los antecedentes, podía corresponder a un minúsculo sangrado o tal vez a un depósito de calcio. Las medidas del coeficiente de atenuación podían sacarnos de dudas. El espesor de corte utilizado para la exploración fue de 8 milímetros, por lo que en el vóxel donde se encontraba esa pequeña imagen había, un depósito de calcio de (250 UH), Sustancia Gris (35 UH) en menor proporción que la Sustancia Blanca (25 UH) (Figura 2B). Ante la imposibilidad del sistema de proporcionar unas cifras individualizadas, lo que hizo, en este caso, fue calcular el promedio de los tres componentes y el resultado fue de 50 UH (Figura 2C). Estos valores corresponden a sangre, entonces......¿la imagen hiperdensa era un pequeño hematoma? La evolución demostró que se trataba de una calcificación. Otro error de cálculo por efecto de volumen parcial.
![]()
FIGURA 2A) Pequeña imagen hiperdensa, en el hemisferio cerebral izquierdo, que planteaba dudas entre una calcificación o un foco hemorrágico.
(Smallhyperdense imageraises doubtsamongcalcificationorhemorrhagic focus)
FIGURA 2B) El sistema informático hace un promedio entre los tres componentes incluidos dentro de cada vóxel.
(The computer systemdoesan averageof the threecomponents that are includedwithineach individual voxel)
FIGURA 2C) El resultado final es una cifra promedio, del Coeficiente de Atenuación, falsa porque no refleja la verdadera densidad de la pequeña imagen e induce a error ya que no es un hematoma sino una calcificación.
(The final outcomeis afalseaverage number. It not reflect the truedensity of thesmall imageand misleadsbecause it is not anhematomabut acalcification)
Los errores en el cálculo de los valores densitométricos son mayores en determinadas regiones anatómicas donde, por asímetría anatómica, centrado incorrecto de la cabeza o la planificación de cortes muy gruesos pueden aparecer pequeñas imágenes en el seno del parénquima encefálico que pueden engañar a los interpretadores poco experimentados, especialmente si su diagnóstico lo basan exclusivamente, en los valores de atenuación. Estas zonas son las siguientes
A) TUBÉRCULOS YUGULARES DEL OCCIPITAL:
Los tubérculos yugulares son un par de eminencias óseas que forman la superfice intracraneal de los cóndilos occipitales. Se sitúan a ambos lados del agujero magno y aparecen, como dos pequeñas calcificaciones redondeadas, en las primeras imágenes (caudales) de una exploración de TC craneoencefálica. Son muy fáciles de identificar pero cuando hay una asimetría entre ambos, por un centrado incorrecto, (Figura A-1) sólo se ve uno de los tubérculos, porque el plano de corte es casi tangencial a la punta (Figura A-2). En estos casos la imagen puede plantear algunas dudas, pues los valores de atenuación son más bajos (300 UH) que lo que correspondería a hueso cortical (Figura A-4).
FIGURA A1) Asimetría de los Tubérculos Yugulares en esta reconstrucción de orientación coronal (MPR).
(Asymetry of the jugulartuberclesinthis coronal reconstruction(MPR). FIGURA A2) Al realizar el primer plano de corte axial éste sólo pasa por la la cúpula del tubérculo izquierdo. El derecho no aparecerá en la imagen, como se puede comprobar en esta reconstrucción.
(The firstaxialsection plane only cut through thelefttubercledome.Theright, does notappearin the picture,as can be seeninthis MPR reconstruction)
FIGURA A3) En estas reconstrucciones MPR, en proyección sagital, se observa la prominencia de los tubérculos yugulares.
(Inthese sagittal MPR reconstructions,is observed the prominences of thejugulartubercles)
FIGURA A4) En la imagen sólo se aprecia el tuberculo yugular izquierdo, por el centrado incorrecto de la cabeza que produce asimetría de los tubérculos.
(Theimage shows theleftjugulartubercleby theincorrect centeringof the head. This, producesasymmetryof the tubercles)
FIGURA A5) Sólo cuando se mide la densidad, se produce el efecto de volumen parcial. Es decir, un error de cálculo, porque en el hueso compacto cortical se obtienen unas cifras de 900 a 1000 UH y no 300.29 UH como en este caso.
(Only whenthe densityis measured is produced thepartialvolume effect. That is,a calculation error, because in thecompact cortical boneis obtaineda numbers of900 to 1000UHandnot300.29 UHas in this case)
FIGURA A6) En este ejmplo, el centrado de la cabeza ha sido correcto y las cúpulas de los tubérculos aparecen a ambos lados del bulbo, como si fueran independientes del hueso occipital.
(In this case, centering ofthe head has been done correctly andtuberclesdomesappear on both sidesof the bulb,asif they were independentof the occipital bone)
FIGURA A7) El mismo caso con ventana de hueso. Los dos tubérculos parecen independientes del occipital.
(Thesame case withbonewindow. The two tuberclesseem to be independent of the bone )
FIGURA A8) Otro ejemplo de tubérculos simétricos.(Another example oftuberssymmetrical) B) VENTRÍCULOS LATERALES:
Los ventrículos laterales también son otra fuente de imágenes dudosas, cuando uno de los cortes se realiza sobre la porción más cefálica de ellos y son ligeramente asimétricos. (Figura B1). Las imágenes resultantes pueden confundirse con las de un infarto cerebral antiguo.
FIGURA B1) MPR coronal. Asimetría del techo de los ventrículos laterales. El plano de corte es tangencial a la cúpula del ventrículo izquierdo. Por este motivo, ésta última no aparecerá en la imagen de Tomografía Computarizada.
(CoronalMPR. Asymmetryof the roofof the lateral ventricles. Thesection planeis tangential tothe dome of theleft ventricle. By this reason, it will not appear inthe correspondingaxialcomputed tomographyimage)
FIGURA B2) Imagen hipodensa, en el hemisferio cerebral derecho, que parece un infarto isquémico (Flecha). Hasta ahora sólo es una imagen dudosa.
(An hypodense imageinthe right brain, which seems to be anischemic infarction(arrow).Until now, it is only adubious image)
FIGURA B3) Medimos la densidad y resultan unas cifras de 13´25 UH, propias de un infarto. Sin embargo es un error de Volumen Parcial porque la citada imagen corresponde a líquido cefalorraquídeo aunque el color gris no lo reproduzca fielmente y los coeficientes de atenuación tampoco. El sistema se ha equivocado. ¿Que hay que hacer para no equivocarnos nosotros? Pues cada vez que aparezca un hallazgo similar se vuelve a la imagen anterior más caudal (Figura B4)
(We measure thedensity and obtained 13'25 UH characteristic of abrainstroke. However it is apartialvolumeerror.The system iswrong. Whatmustwedo toavoid mistakes? Foreachoccurrence of asimilar findingw´ill come back to examine the previous imagemore caudal(FigureB4)
FIGURA B4) En el corte inferior se observan los ventrículos laterales ligeramente asimétricos lo que nos hace intuir que la imagen sospechosa pertenece también al ventrículo lateral derecho.
(In thelower sliceare observedslightlyasymmetric between the lateral ventriclesthat makes usguess thatthesuspicious imagealso belongs to theright lateral ventricle)
FIGURA B5)También es frecuente apreciar los cuernos posteriores de los ventrículos como una imagen aislada hipodensa que puede confundirse con un área de infarto antiguo.(It is also very frequent, to appreciate theposterior hornsof the ventriclesas anisolatedhypodenseimage thatmay be confused withan area ofprevious infarction)
FIGURA B6) Representación figurada del trayecto que siguen los ventrículos. (Figurativerepresentationof the hornsof the ventricles)
FIGURA B7) Otra imagen parecida del ventrículo lateral izquierdo que simula un infarto (Flecha)
(Anothersimilarimageof theleftventriclethat simulatesa brain stroke(Arrow)
FIGURA B8) Ante la duda, revisamos la imagen anterio para demostrar la asimetría de los ventrículos.
(When in doubt,review thepreviousimageto demonstratethe asymmetryof the ventricles)
FIGURA B9) Otra imagen parecida del ventrículo latera,l que también simula un infarto, en el hemisferio cerebral izquierdo.
(Anothersimilarimageof the lateral ventriclealsosimulates aninfarction inthe left cerebral hemisphere)
FIGURA B10) Revisamos otra vez la imagen anterior para salir de dudas: asimetría de los ventrículos.
(We reviewthe previous imageonce againtoleave doubts: asymmetryof the ventricles)
C) FOSA FRONTAL:El hueso de la fosa frontal no es completamente liso, sino ondulado y por eso es muy frecuente que aparezcan pequeñas imágenes hiperdensas frontobasales (Figura C1) que parecen estar en el interior del parénquima cerebral. Todos sabemos que esas imágenes son del hueso frontal pero, a veces hemos visto pequeños focos hemorrágicos en esa situación después de un traumatismo grave
FIGURA C1) Traumatismo craneoencefálico grave. Se aprecian pequeños focos hiperdensos frontales. ¿Hueso o focos hemorrágicos?
(Severe head injury. We can appreciate some small hyperdense frontal foci. Bone orhemorrhagic foci?)
FIGURA C2) Si medimos la densidad se obtienen cifras contradictorias 56 y 54 UH propias de la sangre y 82 UH del hueso. ¿Qué son entonces? Nadie dijo que decantarse por un diagnóstico exacto fuera tarea fácil. Error del Escáner por efecto de Volumen Parcial.
(If we measure thedensity the results arecontradictory:56and 54UHownfrom the blood and82 from boneUH. Whatare they?Nobody said itopt foran accurate diagnosiswaseasy.A mistakeScannerforPartialVolumeEffect)
FIGURA C3) En el corte más caudal se observa el hueso del techo de las órbitas. Por tanto las pequeñas imágenes superiores tambien deben ser de prominencias óseas.
(In themost caudalslicebone can be seenfrom the roof ofthe orbits. Thusthe smallimages abovealsomust beof bony.
FIGURA C4) Otro caso parecido. Tan sólo un pequeño foco hiperdenso que corresponde a una prominencia ósea del hueso frontal. Podría confundirse con un hematoma agudo.
(Anothersimilar case. Only a smallhyperdense focuswhich corresponds to afrontalbony prominence. It couldbe confused withacutehematoma)
FIGURA C5) Revisando la imagen anterior apreciamos la procedencia ósea de la pequeña imagen.
(Reviewingthe previous image, we appreciate theboneoriginofthe small image)
FIGURA C6) La punta de la apófisis "Crista Galli" (Flecha) no debiera ser confundida con ningún proceso patológico aunque se presente como una pequeña imagen hiperdensa aislada.
(The tipof the apophyses"CristaGalli" (Arrow) should not be confused withanydisease processalthoughispresent asa smallisolatedhyperdense image.)D) TECHO DE LOS PEÑASCOS:El techo de los peñascos es otra estructura anatómica que produce imágenes que pueden confundirse con focos de hemorragia, especialmente cuado el centrado de la cabeza no se ha hecho de manera correcta. A continuación mostramos algunos ejemplos. FIGURA D1) Imagen hiperdensa, temporal derecha, que parece un pequeño foco de hemorragia parenquimatosa. Si el paciente ha sufrido un traumatismo craneoencefálico reciente, la duda es mayor. Nótese la asimetría entre ambos peñascos.
(Hyperdense image, right temporal, that seemsa small focus ofparenchymal hemorrhage. If thepatient has had arecenthead trauma, doubt is greater. Note theasymmetrybetween the twobones)
FIGURA D2) Imagen hiperdensa, temporal derecha, que parece un pequeño foco de hemorragia parenquimatosa. Si medimos el coeficiente de atenuación se produce el error de Volumen Parcial y las cifras que se obtienen son de 61.74 UH propias de los hematomas. Un Técnico o un Radiólogo con poca experiencia podrían caer en el error. Sin embargo la citada imagen correspone a hueso del peñasco. Hallazgo normal.
(Small hyperdenseimage, right temporal, that seemsa small focus ofparenchymal hemorrhage.If we measurethe attenuation coefficient Partial Volume erroroccursand the numbers obtainedare61.74UHownto acute blood.Atechnicianorradiologistwith little experiencecould fallinto error.Normal finding)
FIGURA D3) Como en los anteriores casos, al examinar el corte inferior se observa la dependencia de la pequeña imagen, del hueso temporal.
(As in previouscases, toexamining thelower slice,is observedthe dependenceofthe small image fromthe temporal bone)
FIGURA D4) Imagen de un caso parecido al anterior pero en la región temporal izquierda. Pequeña imagen redondeada que corresponde a la cúpula ósea del "tegmen antri"
(An image of acase similarto the above but locatedinthe left temporal region. Smallroundedimagecorresponding to thebonydome of the"tegmenantri")
FIGURA D5) En el corte inferior se aprecia la asimetría entre ambos peñascos, responsable de la imagen dudosa temporal izquierda.
(Inthe lower image wecan appreciate theasymmetrybetween the two temporalbones)
FIGURA D6) Otro caso similar en la región temporal derecha.(Anothersimilar case inthe right temporal region)FIGURA D7) En el corte inferior se aprecia la asimetría entre ambos peñascos.(Inthe lower slicecan appreciate theasymmetrybetween the twobones)FIGURA D8) En este otro caso la prominencia ósea es bilateral. Exploración normal. (Inthis other casethebony prominence is bilateral. Normal exam) E) FOSAS TEMPORALES:
Las fosas temporales tienen una superficie intracraneal rugosa, con prominencias de morfología distinta. Por eso es frecuente observar una o dos imágenes redondeadas en el centro de los polos temporales, que no deben inducir a error. Algunas veces se han etiquetado de pequeños meningiomas calcificados. Las medidas de la densidad tampoco ayudan porque son erróneas siempre, por efecto del volumen Parcial.
FIGURA E1) En el corte axial de TC se aprecian dos eminencias óseas en el centro de las fosas temporales. Hallazgo normal.(On this axial sliceofTCwe can see twobony prominencesin the center ofthetemporal fossae. Normal finding)
FIGURA E2) El mismo caso contemplado con ventana de hueso.(The samecase referredwithbonewindow)Resumiendo, el Efecto de Volumen Parcial se produce cuando medimos el coeficiente de atenuación de una pequeña imagen que nos resulta dudosa. En ese caso, el resultado es erróneo y puede confundirnos. La visión de una cúpula ventricular, del tubérculo yugular o del techo de los peñascos no es debido a efecto de volumen parcial como erróneamente se cree, sino a una mala colocación de la cabeza y a que el corte axial de TC pasa por el extremo de una estructura anatómica como las que hemos mencionado. Si no tenemos dudas y no medimos la densidad, no se produce Efecto de Volumen Parcial.
Hospital Universitario Miguel Servet (HUMS) Zaragoza.Spaiñ